今までまとめてきた内容に対して、腸内細菌と腎臓とのかかわりについて、私なりの治療や気をつける点をまとめてみたいと思います。
1.利尿薬の調整
2.活性炭(クレメジン)
3.便秘の管理
4.プロバイオティクス
です。
一つずつ考えていきたいと思います
1.利尿薬の調整(後日短編でまとめたいと思います)
末期腎不全の管理で恐らくは一番難しい問題であると考えています。心不全は腸管の浮腫となり腸内環境を変化させます。一方で除水過多は腸管の虚血傾向を引き起こし腸内環境を変化させると考えられています。
末期腎不全ではWet(心不全傾向:いわゆるむくんでいる)であることが大半なので、いかにして水をできるだけ適切な状態にコントロールするかということが重要であると考えられます。
もちろんフロセミド(赤色の浮腫みをとる薬)などのループ利尿薬は腎機能に影響を及ぼすため、他の利尿薬(トルバプタン-サムスカなど)との組み合わせも重要になるかと考えています。体の水分が多すぎても腎うっ血が強くなり(腎臓の血管の血液の渋滞)、尿量が減少してしまうこともあります。末期腎不全の心不全管理については利尿薬を組み合わせての治療およびECUMや低頻度(インクリメンタル)PDを併用することで、より最適な状況に近づけると考えていますが、また別項目でまとめていきたいと思います。
2.活性炭(クレメジン)
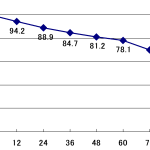
腸管内由来の尿毒症物質(インドールやp-クレゾールなど)を減少させる薬となります。2009年に本邦において保存期腎不全の患者さんに対してランダム化比較試験が行われ、クレメジンによってeGFRの低下が有意に遅くなったことが示されました。
ただ、2015年に発表された欧米の大規模臨床試験では有意差がでませんでした(効果がないとされました)。しかし、多国間の試験であったため、背景が大きく異なる点が問題がある可能性も考えられています。
まだどのような患者さん(どのような尿毒症物質が溜まりやすいか)でクレメジンが効果的なのかは分かっていません。
注意点としては、便秘になることと服薬コンプライアンス(食間なので飲み忘れやすい)かと思います。
基本的に活性炭=吸着剤なので飲んでいる他の薬と時間が近いと効果を減弱してしまうのではないかという恐れもあります。CKDに使用されるフロセミドについてはフロセミド内服から45分以内だとフロセミドの効果が減弱するというデータもあり、基本的にはどの薬剤も1時間以上空けた方がよいと考えられます。
また、便秘にもなりやすいため、クレメジンを服用開始するときや開始した後は排便コントロールに気を遣う必要があります。強固な便秘になってしまって、嘔吐したり、ご飯が食べられなくなって痩せてしまったりしては本末転倒です。また便秘により腸内環境が悪化してしまっては何をしているのかもはや分からなくなります。
その他としては、インターネットなどで民間の腎臓悪い方の毒素を吸着する活性炭とか食品のようなものを見かけます。今までの説明を読んでいただいた方ならお分かりいただけるかと思いますが、病院で処方される活性炭がコスト的にもデータ的にも裏付けされたしっかりしたものなので、かかりつけの先生に相談していただくのが良いかと思います。
2018年1月よりクレメジンOD錠といって、錠剤(とはいっても口の中で溶ける)が発売され、各段に飲みやすくなっていますので、処方されているが「砂のような薬」が嫌だという方は是非相談していただきたく思います。
3.便秘の管理(後日短編で少し詳しくまとめてみます)
まず便秘とは一体?というところから。
日本の消化器病学会ではシンプルに「本来体外に排出すべき糞便を十分量かつ快適に排出できない状況」と定義されました。アメリカの定義はもっと細かい・・・。
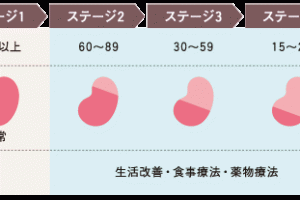
ここまでまとめてきた中で、慢性腎不全の治療は
- 水(利尿薬)の管理
- 血圧の管理
- 食事調整(栄養指導も含め)
- 便秘のコントロール
と考えられるくらい便秘のコントロールは重要となるのが分かるかと思います。
私はルビプロストンをベースに、大建中湯、ピコスルファートナトリウムを使用しています。それでも難しいときはセンナを含むセンノシドを併用しています。CKDのステージが浅いときは酸化マグネシウムを血清マグネシウム値を診ながら使用しています。コロコロ便の方はほぼ間違いなく便秘があると考えられるので、量だけではなく軟らかさも重要です。
ルビプロストンについてはマウスにおいて腸内環境を改善させ、尿毒症の蓄積を軽減させたとするデータがあります。
日常診療でも、便秘を改善させるだけで、BUNとCreが改善するということを経験します。ルビプロストンに限らず、便秘を改善させるということは非常に重要なのではないかと考えられます。
2018/12/9追記
先日、ラグノスゼリー(ラクツロース)が処方薬として利用可能になりました。適応症に慢性便秘が追加されました、以前からその適応拡大が望まれていた薬剤になります。
慢性腎不全にも気軽に使えて、さらにこれ自体がプレバイオティクスなのであります。処方薬にプロバイオティクスおよびプレバイオティクスが揃うことになりました。
現在、私の外来でそこそこ使用頻度の高い薬剤になっています。
また、ルビプロストン(アミティーザ)も12μgがこれもつい先日新規発売されましたので使っています。24μgではどうしても下痢になってしまうけど止めると硬くなってしまうという方にちょうど良い製剤になります。
ただ、アミティーザは漠然とした食欲低下を含めた嘔気の副作用が多い印象があります。アミティーザを飲んでいる方で、なんとなく食欲ないんだよな・・・という方がおられる場合、アミティーザの副作用の可能性もありますため、主治医にご相談する方が賢明かと思われます。
アミティーザと同じような作用機序の薬にリンゼスという薬があります。このリンゼスは嘔気の副作用が非常に少ないことが特徴です。同様に緩下剤として、便を軟らかくする作用があります。
緩下剤の優先順位としては
①酸化マグネシウム(マグネシウムの値を見ながら)
②ラクツロース(ラグノス)or リンゼス
という順番になっています。酸化マグネシウムはマグネシウム濃度に注意を払えば使用できる薬剤になります。
4.プロバイオティクス
1989年に「腸内フローラのバランスを改善すること
基本的に 胃酸や胆汁酸などで死滅せず 下部消化管まで到達して増殖でき 腸内バランス改善・腐敗物質低下でき 病原細菌抑制でき 安全性が高い ことなどが性質として挙げられています。
プロバイオティクスに使用される菌種としては、Lactic acid bacteria, Biffidobacteria, Spore formers bacteria, Yeast and Moulds spp に分けられます。
例えを挙げますと、その中でもLactic acid bacteriaのLactobacillus属は、有名なヤク〇トやピル〇ルに入っています。
調べたところ、特定機能食品(いわゆるトクホ)に指定されている乳酸菌飲料・ヨーグルトはプロバイオティクスの定義に入っている菌が使われているようです。
処方薬としては、ビオフェルミン(ビフィズス菌)、ミヤBM(酪酸菌)、ビオスリー(酪酸菌)、ビオフェルミン配合錠(糖化菌)、ビオスミン(乳酸菌)などがありますが、全てプロバイオティクスに分類されます。
4’.プレバイオティクス
「消化管に常在する有用な細菌を選択的に増殖させる,あるいは
食品としては卓上甘味料として安価に販売されているものが良いのではないかと考えていましたが、どうやら途中腸管で大半が吸収されてしまうため、あまりお勧めされないようです(この点に関しては近いうちに追記致します)。現在販売されているのは森永乳業のラクツロースで、病院の売店で販売されております。
プロバイオティクスと一緒に摂取するのが望ましいかもしれません。
腎臓だけみて循環器系を気にしないということは現代の腎不全治療にはあってはならないのと同じように、こういった治療も腎臓やタンパク質だけを考えるのではなく、その他のこと、腸内環境のことも多面的に考えながら行っていくことが重要なのではないかと思います。













コメントを残す